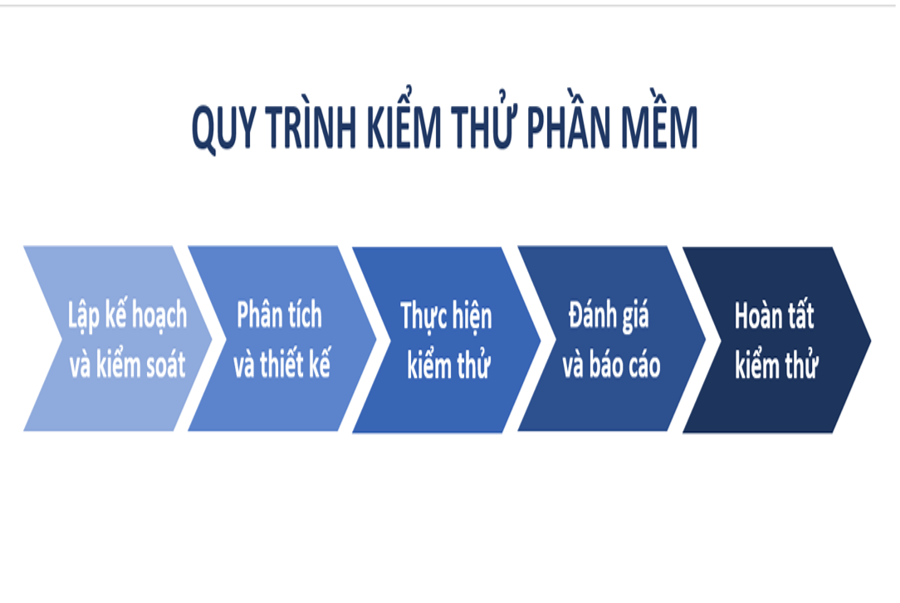
Chăm sóc, xử trí trẻ tiêu chảy cấp
Bài viết được viết bởi BSCK II Phạm Thị Vân Hạnh, Trung tâm Nhi, Bệnh viện Đa khoa Quốc tế Vinmec Times City
Bạn đang đọc: Chăm sóc, xử trí trẻ tiêu chảy cấp
Tiêu chảy cấp là căn bệnh thường gặp ở trẻ nhỏ. Bệnh do nhiều nguyên nhân gây ra, khiến cơ thể bé bị mất nước. Nếu không được điều trị bù nước kịp thời sẽ gây ra nhiều biến chứng nguy hiểm. Vậy bù nước cho bé như thế nào là đúng cách và cách chăm sóc bé bị tiêu chảy cấp ra sao?
1. Điều trị tiêu chảy cấp ở trẻ
1.1 Mục tiêu điều trị
- Dự phòng và điều trị mất nước, rối loạn điện giải;
- Giảm thời gian, mức độ tiêu chảy, giảm tái phát tiêu chảy bằng bổ sung kẽm;
- Dự phòng suy dinh dưỡng;
- Phòng ngừa lây lan.
1.2 Nguyên tắc điều trị theo WHO
- Bù nước và điện giải: chọn phác đồ bù dịch thích hợp dựa trên 3 yếu tố:
- Mức độ mất nước – giúp chọn phác đồ bù dịch A và B,
- Nguy cơ thất bại đường uống;
- Biến chứng nặng đi kèm (hạ đường huyết, toan chuyển hóa, rối loạn điện giải) giúp chọn bù dịch đường uống hay truyền tĩnh mạch.
- Xử trí kịp thời các biến chứng;
- Điều trị đặc hiệu (kháng sinh) nếu có chỉ định;
- Bổ sung kẽm nguyên tố đủ 14 ngày;
- Tham vấn dinh dưỡng, tiếp tục cho trẻ ăn dặm theo tuổi;
- Hướng dẫn các dấu hiệu bệnh nặng cần theo dõi, vệ sinh, an toàn thực phẩm, rửa tay thường quy tránh lây lan cộng đồng.
1.3 Phác đồ điều trị cụ thể
Phác đồ A- Đường uống
Điều trị tại nhà cho những trường hợp tiêu chảy không mất nước, không có nguy cơ thất bại đường uống và không có các biến chứng khác của tiêu chảy.
- Cho trẻ uống thêm dịch càng nhiều càng tốt nếu trẻ muốn
- Bú mẹ tăng cường
- Cách cho uống dung dịch ORESOL (ORS) giảm áp lực thẩm thấu:
Trẻ < 2 tuổi : 50 – 100 ml sau mỗi lần tiêu chảyTrẻ ≥ 2 tuổi : 100 - 200 ml sau mỗi lần tiêu chảyDung dịch khác : Nước sạch, cháo, súp, nước dừa, nước hoa quả không đường .Tiếp tục cho trẻ ăn đề phòng suy dinh dưỡngChú ý :
- Các dung dịch nên tránh: Nước uống ngọt có đường gây tiêu chảy thẩm thấu, các chất kích thích gây lợi tiểu.
- Nên cho uống từng thìa, trẻ lớn cho uống từng ngụm một bằng cốc. Trẻ bị nôn, dừng lại đợi 5-10 phút sau lại tiếp tục cho uống.
- Bổ sung kẽm:
- Trẻ < 6 tháng tuổi, uống 10mg kẽm nguyên tố/ngày x 14 ngày
- Trẻ ≥ 6 tháng tuổi uống 20mg kẽm nguyên tố/ngày x 14 ngày
Hướng dẫn bà mẹ khi nào cho trẻ đến khám lại hoặc khám ngay .
Phác đồ B – Đường uống
- Điều trị mất nước bằng Oresol giảm áp lực thẩm thấu, bù dịch bằng đường uống tại cơ sở y tế cho trẻ có mất nước nhưng không có nguy cơ thất bại đường uống và không có các biến chứng nặng khác.
- Bù dịch bằng Oresol giảm áp lực thẩm thấu uống 75 ml/kg trong 4 giờ.
- Sau 4 giờ: đánh giá và phân loại lại tình trạng mất nước:
+ Nếu Open thực trạng mất nước nặng : điều trị theo phác đồ C+ Nếu còn thực trạng mất nước : liên tục bù nước đường uống theo phác đồ B lần 2. Bắt đầu cho trẻ ăn, uống và liên tục nhìn nhận trẻ liên tục hơn+ Nếu không còn mất nước : Điều trị theo phác đồ A
- Khi điều trị bằng đường uống thất bại do: Tiêu chảy nhiều, nôn nhiều, uống kém:
- Uống qua sonde dạ dày nhỏ giọt hoặc truyền tĩnh mạch dung dịch Lactate Ringer
Cách cho uống :
Trẻ nhỏ 2 tuổi thì cho uống từng thìa, cứ 1-2 phút cho uống 1 thìa, đối với trẻ lớn cho uống từng ngụm bằng chén.
Nếu trẻ nôn cho ngừng uống 10 phút sau đó cho uống chậm hơn .
Phác đồ C
Điều trị cho trẻ mất nước nặng
- Truyền tĩnh mạch ngay lập tức. Trong khi thiết lập đường truyền cho uống Oresol nếu trẻ còn uống được.
- Dịch truyền: chọn dung dịch Ringer Lactate (hoặc dung dịch muối sinh lý) 100 ml/kg. chia số lượng và thời gian như sau:
* Truyền thêm một lần nữa nếu mạch quay yếu hoặc không bắt được .
- Đánh giá lại mỗi 15 -30 phút cho đến khi mạch quay mạnh. Nếu tình trạng mất nước không cải thiện cho dịch truyền với tốc độ nhanh hơn, sau đó đánh giá lại 1 giờ/lần cho đến khi tình trạng mất nước được cải thiện. Lưu ý 100ml/kg là lượng nước đã mất ở trẻ mất nước nặng >10% trọng lượng cơ thể, chưa tính lượng nước còn tiếp tục mất nếu trẻ còn nôn và tiêu chảy để tính lượng dịch cần bù thêm

- Đánh giá lại khi truyền đủ lượng dịch, nếu:
+ Còn tín hiệu mất nước nặng : truyền lần 2 với phác đồ C .+ Có cải tổ nhưng còn mất nước : ngưng truyền, cho uống ORS phác đồ B nếu không có thất bại đường uống và không có biến chứng khác và cho bú mẹ. Nếu có thất bại đường uống hoặc có biến chứng khác vẫn truyền dịch tiếp .+ Nếu hết mất nước : Điều trị phác đồ A, cho bú mẹ liên tục và theo dõi tối thiểu 6 tiếng trước khi cho xuất viện .+ Cho uống Oresol ngay khi trẻ uống được
- Nếu không truyền được đặt ống thông dạ dày cho Oresol với số lượng 20ml/kg/giờ (tổng số 120ml/kg), nếu có thể chuyển tuyến trên để truyền dịch
- Cho ăn trở lại khi trẻ có thể ăn được.
Chỉ định bù dịch đường tĩnh mạch trong tiêu chảy cấp
- Trẻ có mất nước nặng.
- Trẻ có mất nước do thất bại bù dịch đường uống hoặc có biến chứng nặng khác.
- Trẻ không mất nước, nhưng theo dõi thấy trẻ thực sự thất bại bù dịch đường uống hoặc có các biến chứng nặng khác.
Chỉ định điều trị kháng sinh trong điều trị tiêu chảy cấp
- Tiêu chảy phân có máu.
- Tiêu chảy nghi ngờ tả.
- Có nhiễm trùng toàn thân hay nhiễm trùng khác ngoài ruột.
- Cơ địa suy dinh dưỡng nặng hoặc suy giảm miễn dịch.
- Tiêu chảy do Giardia.
Kháng sinh sử dụng trong điều trị những nguyên do gây tiêu chảy :
- Khi không xác định được nguyên nhân dùng Ciprofloxacin 30 mg/kg/ngày chia 2 lần x 3-5 ngày hoặc Ceftriaxon 80 – 100 mg/kg/ngày tiêm tĩnh mạch x 5 ngày
- Shigella: Ciprofloxacin 30 mg/kg/ngày chia 2 lần x 5 ngày.
- Tả: Azithromycin 6 -20 mg/kg/ngày x 1- 5 ngày.
- Samonella non – typhoid: chỉ cho kháng sinh khi có suy giảm miễn dịch, suy dinh dưỡng nặng, ghép tạng.
- Giardia lamblia: Metronidazole: 30 -40 mg/kg/ngày chia 2 lần x 7 ngày.
- Campylobacter: Azithromycin 5- 10 mg/kg/ngày x 5 ngày
Các thuốc khác trong điều trị tiêu chảy cấp:
- Bổ sung kẽm: Trẻ 1- < 6 tháng tuổi: 10mg/ngày x 10 – 14 ngày
- Trẻ ≥ 6 tháng tuổi: 20mg/ngày x 10 – 14 ngày
- Probiotic: dùng đúng Lactobacilulus rhamnosus hoặc Saccharo mycesboulardii, cho sớm ngay từ ngay đầu của bệnh, uống trong 5-7 ngày
- Thuốc chống nôn: Ondansetron: có thể chống nôn ở trẻ tiêu chảy cấp không mất nước. Không dùng nếu trẻ có mất nước hoặc rối loạn Kali, magie máu
2. Chế độ dinh dưỡng cho trẻ tiêu chảy cấp
- Cho trẻ ăn sớm khẩu phần ăn hàng ngày 4 – 6 giờ sau bù nước với lượng tăng dần
- Nếu trẻ bú mẹ: tiếp tục cho bú nhiều lần hơn và lâu hơn.
- Nếu trẻ không bú sữa mẹ: Chọn loại sữa mà trẻ ăn trước đó, không pha loãng sữa.
- Không sử dụng sữa không có lactose thường quy cho trẻ bị tiêu chảy cấp.
- Tránh thức ăn có năng lượng, protein và điện giải thấp và nhiều carbohydrate.
- Khi khỏi tiêu chảy, thêm 1 bữa/ ngày ngoài bữa ăn thường ngày trong 2-4 tuần.
- Không sử dụng thuốc cầm nôn, cầm đi ngoài.
3. Dự phòng
- Nuôi con bằng sữa mẹ: Cho trẻ bú mẹ ngay sau sinh và bú sữa mẹ hoàn toàn trong 6 tháng đầu.
- Sử dụng vắc-xin phòng bệnh tiêu chảy.
- Tiêm phòng đủ theo chương trình tiêm chủng mở rộng.
- Phòng đặc hiệu tiêu chảy bằng vắc-xin: Rotavirus, tả, thương hàn.
- Cải thiện tập quán ăn dặm.
- Sử dụng nguồn nước sạch cho vệ sinh và ăn uống.
- Thực hành an toàn vệ sinh thực phẩm khi chế biến hoặc bảo quản thức ăn.
- Sử dụng hố xí hợp vệ sinh.
Ngay khi bé có những triệu chứng của tiêu chảy, mẹ nên cho bé đi khám sớm để được những bác sĩ điều trị kịp thời, tránh gây ra nhiều biến chứng nguy hại .Là nghành trọng điểm của mạng lưới hệ thống Y tế Vinmec, Khoa Nhi luôn mang lại sự hài lòng cho Quý khách hàng và được những chuyên viên trong ngành nhìn nhận cao với :
- Quy tụ đội ngũ y bác sĩ về Nhi khoa: gồm các chuyên gia có trình độ chuyên môn cao (giáo sư, phó giáo sư, tiến sĩ, thạc sĩ), giàu kinh nghiệm, từng công tác tại các bệnh viện lớn như Bạch Mai, 108.. Các bác sĩ đều được đào tạo bài bản, chuyên nghiệp, có tâm – tầm, am hiểu tâm lý trẻ. Bên cạnh các bác sĩ chuyên khoa Nhi trong nước, khoa Nhi còn có sự tham gia của các chuyên gia nước ngoài (Nhật Bản, Singapore, Úc, Mỹ) luôn tiên phong áp dụng những phác đồ điều trị mới nhất và hiệu quả nhất.
- Dịch vụ toàn diện: Trong lĩnh vực Nhi khoa, Vinmec cung cấp chuỗi các dịch vụ khám – chữa bệnh liên hoàn từ Sơ sinh đến Nhi và Vaccine,… theo tiêu chuẩn Quốc tế để cùng bố mẹ chăm sóc sức khỏe bé từ khi lọt lòng đến tuổi trưởng thành
- Kỹ thuật chuyên sâu: Vinmec đã triển khai thành công nhiều kỹ thuật chuyên sâu giúp việc điều trị các căn bệnh khó trong Nhi khoa hiệu quả hơn: phẫu thuật thần kinh – sọ, ghép tế bào gốc tạo máu trong điều trị ung thư.
- Chăm sóc chuyên nghiệp: Ngoài việc thấu hiểu tâm lý trẻ, Vinmec còn đặc biệt quan tâm đến không gian vui chơi của các bé, giúp các bé vui chơi thoải mái và làm quen với môi trường của bệnh viện, hợp tác điều trị, nâng cao hiệu quả khám chữa bệnh.
Để đặt lịch khám tại viện, Quý khách vui lòng bấm số
hoặc đặt lịch trực tiếp TẠI ĐÂY.
Tải và đặt lịch khám tự động trên ứng dụng MyVinmec để quản lý, theo dõi lịch và đặt hẹn mọi lúc mọi nơi ngay trên ứng dụng.
Source: https://suachuatulanh.edu.vn
Category : Dịch Vụ Khác