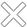Thông tư 51/2017/TT-BYT về hướng dẫn phòng, chẩn đoán và xử trí phản vệ do Bộ trưởng Bộ Y tế ban hành
|
BỘ Y TẾ |
CỘNG HÒA XÃ |
| Số : 51/2017 / TT-BYT |
Hà Nội, ngày 29 tháng 12 năm 2017 |
THÔNG
TƯ
HƯỚNG DẪN PHÒNG, CHẨN ĐOÁN VÀ XỬ TRÍ PHẢN VỆ
Căn cứ Luật khám bệnh, chữa bệnh năm
2009;
Căn cứ Nghị định số 75/2017/NĐ-CP ngày
20 tháng 6 năm 2017 của Chính phủ quy định chức năng, nhiệm vụ, quyền hạn và cơ
cấu tổ chức của Bộ Y tế;
Theo đề nghị của Cục trưởng Cục Quản
lý Khám, chữa bệnh,
Bộ trưởng Bộ Y tế ban hành Thông tư Hướng
dẫn phòng, chẩn đoán và xử trí
phản vệ.
Điều 1. Phạm vi điều
chỉnh và đối tượng áp dụng
1. Thông tư này hướng dẫn về phòng, chẩn đoán và xử trí phản vệ .
2. Thông tư này vận dụng so với cơ sở khám bệnh, chữa bệnh, người hành nghề khám bệnh, chữa bệnh và cơ quan, tổ chức triển khai, cá thể có tương quan .
Điều 2. Giải thích từ
ngữ
1. Phản vệ là một phản ứng dị ứng,
có thể xuất hiện
ngay lập tức từ vài giây, vài phút đến vài giờ sau khi cơ thể tiếp xúc với dị
nguyên gây ra các bệnh cảnh lâm sàng khác nhau, có thể nghiêm trọng dẫn đến tử
vong nhanh chóng.
2. Dị nguyên là yếu tố lạ khi
tiếp xúc có khả năng gây phản ứng dị ứng cho cơ thể, bao gồm thức ăn, thuốc và
các yếu tố khác.
3. Sốc phản vệ là mức độ nặng
nhất của phản vệ do đột ngột giãn toàn bộ hệ thống mạch và co thắt phế quản có
thể gây tử vong trong vòng một vài phút.
Điều 3. Ban hành kèm
theo Thông tư này các hướng dẫn phòng, chẩn đoán và xử trí phản vệ sau đây
1. Hướng dẫn chẩn đoán phản vệ tại Phụ lục I .
2. Hướng dẫn chẩn đoán mức độ phản vệ tại Phụ lục II .
3. Hướng dẫn xử trí cấp cứu phản vệ tại Phụ lục III .
4. Hướng dẫn xử trí phản vệ trong 1 số ít trường hợp đặc biệt quan trọng tại Phụ lục IV .
5. Hộp thuốc cấp cứu phản vệ và trang thiết bị y tế tại Phụ lục V .
6. Hướng dẫn khai thác tiền sử dị ứng tại Phụ lục VI .
7. Mẫu thẻ theo dõi dị ứng tại Phụ lục VII .
8. Hướng dẫn chỉ định làm test da tại Phụ lục VIII .
9. Quy trình kỹ thuật test da tại Phụ lục IX .
10. Sơ đồ chẩn đoán và xử trí phản vệ tại Phụ lục X .
Điều 4. Nguyên tắc dự
phòng phản vệ
Cơ sở khám bệnh, chữa bệnh, bác sĩ, nhân viên cấp dưới y tế phải bảo vệ những nguyên tắc dự trữ phản vệ sau đây :
1. Chỉ định đường dùng thuốc tương thích nhất, chỉ tiêm khi không sử dụng được đường dùng khác .
2. Không phải thử phản ứng cho toàn bộ thuốc trừ trường hợp có chỉ định của bác sĩ theo pháp luật tại Phụ lục VIII phát hành kèm theo Thông tư này .
3. Không được kê đơn thuốc, chỉ định dùng thuốc hoặc dị nguyên đã biết rõ gây phản vệ cho người bệnh .
Trường hợp không có thuốc thay thế sửa chữa tương thích mà cần dùng thuốc hoặc dị nguyên đã gây phản vệ cho người bệnh phải hội chẩn chuyên khoa dị ứng-miễn dịch lâm sàng hoặc do bác sĩ đã được tập huấn về phòng, chẩn đoán và xử trí phản vệ để thống nhất chỉ định và phải được sự đồng ý chấp thuận bằng văn bản của người bệnh hoặc đại diện thay mặt hợp pháp của người bệnh .
Việc thử phản ứng trên người bệnh với thuốc hoặc dị nguyên đã từng gây dị ứng cho người bệnh phải được tiến hành tại chuyên khoa dị ứng-miễn dịch lâm sàng hoặc do những bác sĩ đã được tập huấn về phòng, chẩn đoán và xử trí phản vệ triển khai .
4. Tất cả trường hợp phản vệ phải được báo cáo giải trình về Trung tâm Quốc gia về tin tức Thuốc và Theo dõi phản ứng có hại của thuốc hoặc Trung tâm Khu vực Thành phố Hồ Chí Minh về tin tức Thuốc và Theo dõi phản ứng có hại của thuốc theo mẫu báo cáo giải trình phản ứng có hại của thuốc hiện hành theo lao lý tại Phụ lục V phát hành kèm theo Thông tư 22/2011 / TT-BYT ngày 10 tháng 6 năm 2011 của Bộ trưởng Bộ Y tế về lao lý tổ chức triển khai và hoạt động giải trí của khoa Dược bệnh viện .
5. Bác sĩ, người kê đơn thuốc hoặc nhân viên cấp dưới y tế khác có thẩm quyền phải khai thác kỹ tiền sử dị ứng thuốc, dị nguyên của người bệnh trước khi kê đơn thuốc hoặc chỉ định sử dụng thuốc theo pháp luật tại Phụ lục VI phát hành kèm theo Thông tư này. Tất cả thông tin tương quan đến dị ứng, dị nguyên phải được ghi vào sổ khám bệnh, bệnh án, giấy ra viện, giấy chuyển viện .
6. Khi đã xác lập được thuốc hoặc dị nguyên gây phản vệ, bác sĩ, nhân viên cấp dưới y tế phải cấp cho người bệnh thẻ theo dõi dị ứng ghi rõ tên thuốc hoặc dị nguyên gây dị ứng theo hướng dẫn tại Phụ lục VII phát hành kèm theo Thông tư này, lý giải kỹ và nhắc người bệnh cung ứng thông tin này cho bác sĩ, nhân viên cấp dưới y tế mỗi khi khám bệnh, chữa bệnh .
Điều 5. Chuẩn bị, dự
phòng cấp cứu phản vệ
1. Adrenalin là thuốc thiết yếu, quan trọng số 1, sẵn có để sử dụng cấp cứu phản vệ .
2. Nơi có sử dụng thuốc, xe tiêm phải được trang bị và chuẩn bị sẵn sàng hộp thuốc cấp cứu phản vệ. Thành phần hộp thuốc cấp cứu phản vệ theo lao lý tại mục I Phụ lục V phát hành kèm theo Thông tư này .
3. Cơ sở khám bệnh, chữa bệnh phải có hộp thuốc cấp cứu phản vệ và trang thiết bị y tế theo lao lý tại mục II Phụ lục V phát hành kèm theo Thông tư này .
4. Bác sĩ, nhân viên cấp dưới y tế phải nắm vững kỹ năng và kiến thức và thực hành thực tế được cấp cứu phản vệ theo phác đồ .
5. Trên những phương tiện đi lại giao thông vận tải công cộng máy bay, tàu thủy, tàu hỏa, cần trang bị hộp thuốc cấp cứu phản vệ theo hướng dẫn tại mục I Phụ lục V phát hành kèm theo Thông tư này .
Điều 6. Xử trí phản vệ
1. Adrenalin là thuốc quan trọng số 1 để tiêm bắp ngay cho người bị phản vệ khi được chẩn đoán phản vệ từ độ II trở lên .
2. Bác sĩ, y sỹ, điều dưỡng viên, hộ sinh viên, kỹ thuật viên phải xử trí cấp cứu phản vệ theo lao lý tại Phụ lục III, Phụ lục IV phát hành kèm theo Thông tư này .
3. Đối với người có tiền sử phản vệ có sẵn adrenalin mang theo người thì người bệnh hoặc người khác không phải là nhân viên cấp dưới y tế được phép sử dụng thuốc trong trường hợp khẩn cấp để tiêm bắp cấp cứu khi không có nhân viên cấp dưới y tế .
Điều 7. Hiệu lực thi
hành
1. Thông tư này có hiệu lực hiện hành từ ngày 15 tháng 02 năm 2018 .
2. Thông tư số 08/1999 / TT-BYT ngày 4 tháng 5 năm 1999 của Bộ trưởng Bộ Y tế về hướng dẫn phòng và cấp cứu sốc phản vệ hết hiệu lực hiện hành kể từ ngày Thông tư này có hiệu lực hiện hành thi hành .
Điều 8. Điều khoản
tham chiếu
Trong trường hợp những văn bản quy phạm pháp luật và những pháp luật được viện dẫn trong Thông tư này có sự đổi khác, bổ trợ hoặc sửa chữa thay thế thì vận dụng theo văn bản quy phạm pháp luật, lao lý mới .
Điều 9. Trách nhiệm
thi hành
1. Trách nhiệm của người đứng đầu, người đảm nhiệm trình độ của cơ sở khám bệnh, chữa bệnh :
a ) Tổ chức thực thi nghiêm Thông tư này tại cơ sở khám, chữa bệnh .
b ) Ban hành hướng dẫn, quy định, quá trình đơn cử để vận dụng tại cơ sở khám bệnh, chữa bệnh trên cơ sở hướng dẫn của Thông tư này .
c ) Đào tạo, tập huấn, thông dụng Thông tư này cho người hành nghề, nhân viên cấp dưới y tế thuộc cơ sở khám, chữa bệnh quản trị .
2. Cục trưởng Cục Quản lý Khám, chữa bệnh chịu nghĩa vụ và trách nhiệm tổ chức triển khai tiến hành, kiểm tra, nhìn nhận việc thực thi Thông tư này .
3. Chánh Văn phòng Bộ, Chánh Thanh tra Bộ, Tổng cục trưởng, Vụ trưởng, Cục trưởng thuộc Bộ Y tế, Giám đốc Sở Y tế những tỉnh, thành phố thường trực Trung ương, thủ trưởng Y tế Bộ, ngành, cơ quan tổ chức triển khai, cá thể có tương quan chịu nghĩa vụ và trách nhiệm thực thi Thông tư này .
Trong quy trình triển khai, nếu có khó khăn vất vả, vướng mắc, ý kiến đề nghị những đơn vị chức năng, địa phương phản ánh kịp thời về Cục Quản lý Khám, chữa bệnh, Bộ Y tế để được hướng dẫn, xem xét và xử lý. / .
|
|
KT. BỘ
Nguyễn |
PHỤ
LỤC I
HƯỚNG
DẪN CHẨN ĐOÁN PHẢN VỆ
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
I. Chẩn đoán phản vệ:
1. Triệu chứng gợi ý
Nghĩ đến phản vệ khi xuất hiện ít nhất
một trong các triệu chứng sau:
a ) Mày đay, phù mạch nhanh .
b ) Khó thở, tức ngực, thở rít .
c ) Đau bụng hoặc nôn .
d ) Tụt huyết áp hoặc ngất .
e ) Rối loạn ý thức .
2. Các bệnh cảnh lâm sàng:
1. Bệnh cảnh lâm sàng 1 : Các triệu chứng Open trong vài giây đến vài giờ ở da, niêm mạc ( mày đay, phù mạch, ngứa … ) và có tối thiểu 1 trong 2 triệu chứng sau :
a ) Các triệu chứng hô hấp ( khó thở, thở rít, ran rít ) .
b ) Tụt huyết áp ( HA ) hay những hậu quả của tụt HA ( rối loạn ý thức, đại tiện, tiểu tiện không tự chủ … ) .
2. Bệnh cảnh lâm sàng 2 : Ít nhất 2 trong 4 triệu chứng sau Open trong vài giây đến vài giờ sau khi người bệnh tiếp xúc với yếu tố hoài nghi :
a ) Biểu hiện ở da, niêm mạc : mày đay, phù mạch, ngứa .
b ) Các triệu chứng hô hấp ( khó thở, thở rít, ran rít ) .
c ) Tụt huyết áp hoặc những hậu quả của tụt huyết áp ( rối loạn ý thức, đại tiện, tiểu tiện không tự chủ … ) .
d ) Các triệu chứng tiêu hóa ( nôn, đau bụng … ) .
3. Bệnh cảnh lâm sàng 3 : Tụt huyết áp Open trong vài giây đến vài giờ sau khi tiếp xúc với yếu tố hoài nghi mà người bệnh đã từng bị dị ứng :
a ) Trẻ em : giảm tối thiểu 30 % huyết áp tâm thu ( HA tối đa ) hoặc tụt huyết áp tâm thu so với tuổi ( huyết áp tâm thu < 70 mmHg ) .
b ) Người lớn : Huyết áp tâm thu < 90 mmHg hoặc giảm 30 % giá trị huyết áp tâm thu nền .
II. Chẩn đoán phân biệt:
1. Các trường hợp sốc : sốc tim, sốc giảm thể tích, sốc nhiễm khuẩn .
2. Tai biến mạch máu não .
3. Các nguyên do đường hô hấp : COPD, cơn hen phế quản, khó thở thanh quản ( do dị vật, viêm ) .
4. Các bệnh lý ở da : mày đay, phù mạch .
5. Các bệnh lý nội tiết : cơn bão giáp trạng, hội chứng carcinoid, hạ đường máu .
6. Các ngộ độc : rượu, opiat, histamin. / .
PHỤ
LỤC II
HƯỚNG
DẪN CHẨN ĐOÁN MỨC ĐỘ PHẢN VỆ
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
Phản vệ được phân thành 4 mức độ như
sau:
(lưu ý mức độ phản
vệ có thể nặng lên rất nhanh và không theo tuần tự)
1. Nhẹ (độ I): Chỉ có các triệu chứng
da, tổ chức dưới da và niêm mạc như mày đay, ngứa, phù mạch.
2. Nặng (độ II): có từ 2 biểu
hiện ở nhiều cơ quan:
a ) Mày đay, phù mạch Open nhanh .
b ) Khó thở nhanh nông, tức ngực, khàn tiếng, chảy nước mũi .
c ) Đau bụng, nôn, ỉa chảy .
d ) Huyết áp chưa tụt hoặc tăng, nhịp tim nhanh hoặc loạn nhịp .
3. Nguy kịch (độ III): biểu hiện ở
nhiều cơ quan với mức độ nặng hơn như sau:
a ) Đường thở : tiếng rít thanh quản, phù thanh quản .
b ) Thở : thở nhanh, khò khè, tím tái, rối loạn nhịp thở .
c ) Rối loạn ý thức : vật vã, hôn mê, co giật, rối loạn cơ tròn .
d ) Tuần hoàn : sốc, mạch nhanh nhỏ, tụt huyết áp .
4. Ngừng tuần hoàn (độ IV): Biểu hiện
ngừng hô hấp, ngừng tuần hoàn./.
PHỤ
LỤC III
HƯỚNG
DẪN XỬ TRÍ CẤP CỨU PHẢN VỆ
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm
2017
của
Bộ trưởng Bộ Y tế)
I. Nguyên tắc chung
1. Tất cả trường hợp phản vệ phải được phát hiện sớm, xử trí khẩn cấp, kịp thời ngay tại chỗ và theo dõi liên tục tối thiểu trong vòng 24 giờ .
2. Bác sĩ, điều dưỡng, hộ sinh viên, kỹ thuật viên, nhân viên cấp dưới y tế khác phải xử trí khởi đầu cấp cứu phản vệ .
3. Adrenalin là thuốc thiết yếu,
quan trọng hàng đầu cứu sống người bệnh bị phản vệ, phải được tiêm bắp ngay khi chẩn
đoán phản vệ từ độ II trở lên.
4. Ngoài hướng dẫn này, so với một số ít trường hợp đặc biệt quan trọng còn phải xử trí theo hướng dẫn tại Phụ lục IV phát hành kèm theo Thông tư này .
II. Xử trí phản vệ nhẹ (độ I): dị ứng
nhưng có thể chuyển thành nặng hoặc nguy kịch
1. Sử dụng thuốc methylprednisolon hoặc diphenhydramin uống hoặc tiêm tùy thực trạng người bệnh .
2. Tiếp tục theo dõi tối thiểu 24 giờ để xử trí kịp thời .
III. Phác đồ xử trí cấp
cứu phản vệ mức nặng và nguy kịch (độ II, III)
Phản vệ độ II hoàn toàn có thể nhanh gọn chuyển sang độ III, độ IV. Vì vậy, phải khẩn trương, xử trí đồng thời theo diễn biến bệnh :
1. Ngừng ngay tiếp xúc với thuốc hoặc dị nguyên ( nếu có ) .
2. Tiêm hoặc truyền adrenalin ( theo mục IV dưới đây ) .
3. Cho người bệnh nằm tại chỗ, đầu thấp, nghiêng trái nếu có nôn .
4. Thở ô xy : người lớn 6-10 l / phút, trẻ nhỏ 2-4 l / phút qua mặt nạ hở .
5. Đánh giá thực trạng hô hấp, tuần hoàn, ý thức và những biểu lộ ở da, niêm mạc của người bệnh .
a ) Ép tim ngoài lồng ngực và bóp bóng ( nếu ngừng hô hấp, tuần hoàn ) .
b ) Đặt nội khí quản hoặc mở khí quản cấp cứu ( nếu khó thở thanh quản ) .
6. Thiết lập đường truyền adrenalin tĩnh mạch với dây truyền thông thường nhưng kim tiêm to ( cỡ 14 hoặc 16G ) hoặc đặt catheter tĩnh mạch và một đường truyền tĩnh mạch thứ hai để truyền dịch nhanh ( theo mục IV dưới đây ) .
7. Hội ý với những đồng nghiệp, tập trung chuyên sâu giải quyết và xử lý, báo cáo giải trình cấp trên, hội chẩn với bác sĩ chuyên khoa cấp cứu, hồi sức và / hoặc chuyên khoa dị ứng ( nếu có ) .
IV. Phác đồ sử dụng adrenalin và truyền
dịch
Mục tiêu : nâng và duy trì không thay đổi HA tối đa của người lớn lên ≥ 90 mmHg, trẻ nhỏ ≥ 70 mmHg và không còn những tín hiệu về hô hấp như thở rít, khó thở ; tín hiệu về tiêu hóa như nôn mửa, ỉa chảy .
1. Thuốc adrenalin 1 mg = 1 ml = 1 ống, tiêm bắp :
a ) Trẻ sơ sinh hoặc trẻ < 10 kg : 0,2 ml ( tương tự 1/5 ống ) .
b ) Trẻ khoảng chừng 10 kg : 0,25 ml ( tương tự 1/4 ống ) .
c ) Trẻ khoảng chừng 20 kg : 0,3 ml ( tương tự 1/3 ống ) .
d ) Trẻ > 30 kg : 0,5 ml ( tương tự 50% ống ) .
e ) Người lớn : 0,5 – 1 ml ( tương tự 50% – 1 ống ) .
2. Theo dõi huyết áp 3-5 phút / lần .
3. Tiêm nhắc lại adrenalin liều như khoản 1 mục IV 3-5 phút / lần cho đến khi huyết áp và mạch không thay đổi .
4. Nếu mạch không bắt được và huyết áp không đo được, những tín hiệu hô hấp và tiêu hóa nặng lên sau 2-3 lần tiêm bắp như khoản 1 mục IV hoặc có rủi ro tiềm ẩn ngừng tuần hoàn phải :
a ) Nếu chưa có đường truyền tĩnh mạch : Tiêm tĩnh mạch chậm dung dịch adrenalin 1/10. 000 ( 1 ống adrenalin 1 mg pha với 9 ml nước cất = pha loãng 1/10 ). Liều adrenalin tiêm tĩnh mạch chậm trong cấp cứu phản vệ chỉ bằng 1/10 liều adrenalin tiêm tĩnh mạch trong cấp cứu ngừng tuần hoàn. Liều dùng :
– Người lớn: 0,5-1 ml
(dung dịch pha loãng 1/10.000=50-100µg) tiêm trong 1-3 phút, sau 3 phút có thể
tiêm tiếp lần 2 hoặc lần 3 nếu mạch và huyết áp chưa lên. Chuyển ngay sang truyền
tĩnh mạch liên tục khi đã thiết lập được đường truyền.
– Trẻ em: Không áp dụng
tiêm tĩnh mạch chậm.
b ) Nếu đã có đường truyền tĩnh mạch, truyền tĩnh mạch liên tục adrenalin ( pha adrenalin với dung dịch natriclorid 0,9 % ) cho người bệnh kém cung ứng với adrenalin tiêm bắp và đã được truyền đủ dịch. Bắt đầu bằng liều 0,1 µg / kg / phút, cứ 3-5 phút kiểm soát và điều chỉnh liều adrenalin tùy theo cung ứng của người bệnh .
c ) Đồng thời với việc dùng adrenalin truyền tĩnh mạch liên tục, truyền nhanh dung dịch natriclorid 0,9 % 1.000 ml – 2 nghìn ml ở người lớn, 10-20 ml / kg trong 10-20 phút ở trẻ nhỏ hoàn toàn có thể nhắc lại nếu thiết yếu .
5. Khi đã có đường truyền tĩnh mạch adrenalin với liều duy trì huyết áp không thay đổi thì hoàn toàn có thể theo dõi mạch và huyết áp 1 giờ / lần đến 24 giờ .
Bảng tham khảo
cách pha loãng adrenalin với dung dịch Nacl 0,9% và tốc độ truyền tĩnh mạch chậm
01 ống adrenalin 1 mg pha với 250 ml Nacl 0,9 % ( như vậy 1 ml dung dịch pha loãng có 4 µg adrenalin )
| Cân nặng người bệnh ( kg ) | Liều truyền tĩnh mạch adrenalin khởi đầu ( 0,1 µg / kg / phút ) | Tốc độ ( giọt / phút ) với kim tiêm 1 ml = 20 giọt |
| Khoảng 80 | 2 ml | 40 giọt |
| Khoảng 70 | 1,75 ml | 35 giọt |
| Khoảng 60 | 1,50 ml | 30 giọt |
| Khoảng 50 | 1,25 ml | 25 giọt |
| Khoảng 40 | 1 ml | 20 giọt |
| Khoảng 30 | 0,75 ml | 15 giọt |
| Khoảng 20 | 0,5 ml | 10 giọt |
| Khoảng 10 | 0,25 ml | 5 giọt |
V. Xử trí tiếp theo
1. Hỗ trợ hô hấp, tuần hoàn : Tùy mức độ suy tuần hoàn, hô hấp hoàn toàn có thể sử dụng một hoặc những giải pháp sau đây :
a ) Thở oxy qua mặt nạ : 6-10 lít / phút cho người lớn, 2-4 lít / phút ở trẻ nhỏ ,
b ) Bóp bóng AMBU có oxy ,
c ) Đặt ống nội khí quản thông khí nhân tạo có ô xy nếu thở rít tăng lên không cung ứng với adrenalin ,
d ) Mở khí quản nếu có phù thanh môn-hạ họng không đặt được nội khí quản ,
đ ) Truyền tĩnh mạch chậm : aminophyllin 1 mg / kg / giờ hoặc salbutamol 0,1 µg / kg / phút hoặc terbutalin 0,1 µg / kg / phút ( tốt nhất là qua bơm tiêm điện hoặc máy truyền dịch ) ,
e ) Có thể thay thế sửa chữa aminophyllin bằng salbutamol 5 mg khí dung qua mặt nạ hoặc xịt họng salbutamol 100 µg người lớn 2-4 nhát / lần, trẻ nhỏ 2 nhát / lần, 4-6 lần trong ngày .
2. Nếu không nâng được huyết áp theo tiềm năng sau khi đã truyền đủ dịch và adrenalin, hoàn toàn có thể truyền thêm dung dịch keo ( huyết tương, albumin hoặc bất kể dung dịch cao phân tử nào sẵn có ) .
3. Thuốc khác :
– Methylprednisolon 1-2 mg / kg ở người lớn, tối đa 50 mg ở trẻ nhỏ hoặc hydrocortison 200 mg ở người lớn, tối đa 100 mg ở trẻ nhỏ, tiêm tĩnh mạch ( hoàn toàn có thể tiêm bắp ở tuyến cơ sở ) .
– Kháng histamin H1 như diphenhydramin tiêm bắp hoặc tĩnh mạch : người lớn 25-50 mg và trẻ nhỏ 10-25 mg .
– Kháng histamin H2 như ranitidin : ở người lớn 50 mg, ở trẻ nhỏ 1 mg / kg pha trong 20 ml Dextrose 5 % tiêm tĩnh mạch trong 5 phút .
– Glucagon : sử dụng trong những trường hợp tụt huyết áp và nhịp chậm không cung ứng với adrenalin. Liều dùng : người lớn 1/5 mg tiêm tĩnh mạch trong 5 phút, trẻ nhỏ 20-30 µg / kg, tối đa 1 mg, sau đó duy trì truyền tĩnh mạch 5-15 µg / phút tùy theo phân phối lâm sàng. Bảo đảm đường thở tốt vì glucagon thường gây nôn .
– Có thể phối hợp thêm những thuốc vận mạch khác : dopamin, dobutamin, noradrenalin truyền tĩnh mạch khi người bệnh có sốc nặng đã được truyền đủ dịch và adrenalin mà huyết áp không lên .
VI. Theo dõi
1. Trong quá trình cấp : theo dõi mạch, huyết áp, nhịp thở, SpO2 và tri giác 3-5 phút / lần cho đến khi không thay đổi .
2. Trong quá trình không thay đổi : theo dõi mạch, huyết áp, nhịp thở, SpO2 và tri giác mỗi 1-2 giờ trong tối thiểu 24 giờ tiếp theo .
3. Tất cả những người bệnh phản vệ cần được theo dõi ở cơ sở khám bệnh, chữa bệnh đến tối thiểu 24 giờ sau khi huyết áp đã không thay đổi và đề phòng phản vệ pha 2 .
4. Ngừng cấp cứu : nếu sau khi cấp cứu ngừng tuần hoàn tích cực không tác dụng. / .
PHỤ
LỤC IV
HƯỚNG
DẪN XỬ TRÍ PHẢN VỆ TRONG MỘT SỐ TRƯỜNG HỢP ĐẶC BIỆT
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
I. Phản vệ trên đối tượng sử dụng thuốc
đặc biệt
1. Phản vệ trên người đang dùng thuốc chẹn
thụ thể Beta:
a ) Đáp ứng của người bệnh này với adrenalin thường kém, làm tăng rủi ro tiềm ẩn tử trận .
b ) Điều trị : về cơ bản giống như phác đồ chung xử trí phản vệ, cần theo dõi sát huyết áp, truyền tĩnh mạch adrenalin và hoàn toàn có thể truyền thêm những thuốc vận mạch khác .
c ) Thuốc giãn phế quản : nếu thuốc cường beta 2 phân phối kém, nên dùng thêm kháng cholinergic : ipratropium ( 0,5 mg khí dung hoặc 2 nhát đường xịt ) .
d ) Xem xét dùng glucagon khi không có phân phối với adrenalin .
2. Phản vệ trong khi gây mê, gây tê phẫu thuật:
a ) Những trường hợp này thường khó chẩn đoán phản vệ vì người bệnh đã được gây mê, an thần, những biểu lộ ngoài da hoàn toàn có thể không Open nên không nhìn nhận được những tín hiệu chủ quan, cần nhìn nhận kỹ triệu chứng trong khi gây mê, gây tê phẫu thuật như huyết áp tụt, nồng độ oxy máu giảm, mạch nhanh, biến hóa trên monitor theo dõi, ran rít mới Open .
b ) Ngay khi hoài nghi phản vệ, hoàn toàn có thể lấy máu định lượng tryptase tại thời gian chẩn đoán và mức tryptase nền của bệnh nhân .
c ) Chú ý khai thác kỹ tiền sử dị ứng trước khi triển khai gây mê, gây tê phẫu thuật để có giải pháp phòng tránh .
d ) Lưu ý : một số ít thuốc gây tê là những hoạt chất ưa mỡ ( lipophilic ) có độc tính cao khi vào khung hình gây nên một thực trạng ngộ độc nặng giống như phản vệ hoàn toàn có thể tử trận trong vài phút, cần phải điều trị cấp cứu bằng thuốc kháng độc ( nhũ dịch lipid ) tích hợp với adrenalin vì không hề biết được ngay chính sách phản ứng là nguyên do ngộ độc hay dị ứng .
đ ) Dùng thuốc kháng độc là nhũ dịch lipid tiêm tĩnh mạch như Lipofundin 20 %, Intralipid 20 % tiêm nhanh tĩnh mạch, có tính năng trung hòa độc chất do thuốc gây tê tan trong mỡ vào tuần hoàn. Liều lượng như sau :
– Người lớn : tổng liều 10 ml / kg, trong đó bolus 100 ml, tiếp theo truyền tĩnh mạch 0,2 – 0,5 ml / kg / phút .
– Trẻ em : tổng liều 10 ml / kg, trong đó bolus 2 ml / kg, tiếp theo truyền tĩnh mạch 0,2 – 0,5 ml / kg / phút .
Trường hợp nặng, nguy kịch có thể tiêm
2 lần bolus cách nhau vài phút.
3. Phản vệ với thuốc cản quang:
a ) Phản vệ với thuốc cản quang xảy ra hầu hết theo chính sách không dị ứng .
b ) Khuyến cáo sử dụng thuốc cản quang có áp lực đè nén thẩm thấu thấp và không ion hóa ( tỷ suất phản vệ thấp hơn ) .
II. Các trường hợp đặc biệt khác
1. Phản vệ do gắng sức
a ) Là dạng phản vệ Open sau hoạt động giải trí gắng sức .
b ) Triệu chứng nổi bật : bệnh nhân cảm thấy căng thẳng mệt mỏi, kiệt sức, nóng bừng, đỏ da, ngứa, mày đay, hoàn toàn có thể phù mạch, khò khè, ùn tắc đường hô hấp trên, trụy mạch. Một số bệnh nhân thường chỉ Open triệu chứng khi gắng sức có kèm thêm những yếu tố đồng kích thích khác như : thức ăn, thuốc chống viêm giảm đau không steroid, rượu, phấn hoa .
c ) Người bệnh phải ngừng hoạt động ngay khi Open triệu chứng tiên phong. Người bệnh nên mang theo người hộp thuốc cấp cứu phản vệ hoặc bơm tiêm adrenalin định liều chuẩn ( EpiPen, AnaPen … ). Điều trị theo Phụ lục III phát hành kèm theo Thông tư này .
d ) Gửi khám chuyên khoa Dị ứng-miễn dịch lâm sàng sàng lọc nguyên do .
2. Phản vệ vô căn
a ) Phản vệ vô căn được chẩn đoán khi Open những triệu chứng phản vệ mà không xác lập được nguyên do .
b ) Điều trị theo Phụ lục III phát hành kèm theo Thông tư này .
c ) Điều trị dự trữ : được chỉ định cho những bệnh nhân liên tục Open những đợt phản vệ ( > 6 lần / năm hoặc > 2 lần / 2 tháng ) .
d ) Điều trị dự trữ theo phác đồ :
– Prednisolon 60-100 mg / ngày x 1 tuần, sau đó
– Prednisolon 60 mg / cách ngày x 3 tuần, sau đó
– Giảm dần liều prednisolon trong vòng 2 tháng
– Kháng H1 : cetirizin 10 mg / ngày, loratadin 10 mg / ngày …. / .
PHỤ
LỤC V
HỘP
THUỐC CẤP CỨU PHẢN VỆ VÀ TRANG THIẾT BỊ Y TẾ
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
I. Thành phần hộp thuốc cấp cứu phản vệ:
|
STT |
Nội dung |
Đơn vị |
Số lượng |
| 1 | Phác đồ, sơ đồ xử trí cấp cứu phản vệ ( Phụ lục III, Phụ lục X ) | bản | 01 |
| 2 | Bơm kim tiêm vô khuẩn | ||
| – Loại 10 ml | cái | 02 | |
| – Loại 5 ml | cái | 02 | |
| – Loại 1 ml | cái | 02 | |
| – Kim tiêm 14-16 G | cái | 02 | |
| 3 | Bông tiệt trùng tẩm cồn | gói / hộp | 01 |
| 4 | Dây garo | cái | 02 |
| 5 | Adrenalin 1 mg / 1 ml | ống | 05 |
| 6 | Methylprednisolon 40 mg | lọ | 02 |
| 7 | Diphenhydramin 10 mg | ống | 05 |
| 8 | Nước cất 10 ml | ống | 03 |
II. Trang thiết bị y tế và thuốc tối
thiểu cấp cứu phản vệ tại cơ sở khám bệnh, chữa bệnh.
1. Oxy .
2. Bóng AMBU và mặt nạ người lớn và trẻ nhỏ .
3. Bơm xịt salbutamol .
4. Bộ đặt nội khí quản và / hoặc bộ mở khí quản và / hoặc mask thanh quản .
5. Nhũ dịch Lipid 20 % lọ 100 ml ( 02 lọ ) đặt trong tủ thuốc cấp cứu tại nơi sử dụng thuốc gây tê, gây mê .
6. Các thuốc chống dị ứng đường uống .
7. Dịch truyền : natriclorid 0,9 %. / .
PHỤ
LỤC VI
HƯỚNG
DẪN KHAI THÁC TIỀN SỬ DỊ ỨNG
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
Lưu ý khai thác
thông tin trên thẻ dị ứng của người bệnh nếu có (xem mẫu thẻ
theo quy định tại Phụ lục VII ban hành kèm theo Thông tư này)
|
STT |
Nội dung |
Tên thuốc, |
Có/ số lân |
Không |
Biểu hiện lâm |
| 1 | Loại thuốc hoặc dị nguyên nào đã gây dị ứng ? | ||||
| 2 | Dị ứng với loại côn trùng nhỏ nào ? | ||||
| 3 | Dị ứng với loại thực phẩm nào ? | ||||
| 4 | Dị ứng với những tác nhân khác : phấn hoa, bụi nhà, hóa chất, mỹ phẩm … ? | ||||
| 5 | Tiền sử cá thể có bệnh dị ứng nào ? ( viêm mũi dị ứng, hen phế quản … ) | ||||
| 6 | Tiền sử mái ấm gia đình có bệnh dị ứng nào ? ( Bố mẹ, con, anh chị em ruột, có ai bị những bệnh dị ứng trên không ) . |
PHỤ
LỤC VII
MẪU
THẺ THEO DÕI DỊ ỨNG
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng
12 năm 2017 của Bộ trưởng Bộ Y tế)
(Mặt trước)
|
Bệnh viện … … … … … . Khoa / Trung tâm … … … … …. … … … … … . THẺ DỊ ỨNG Họ tên : … … … … …. … … … … …. Nam □ Nữ □ |
|||
| Dị nguyên / thuốc | Nghi ngờ | Chắc chắn | Biểu hiện lâm sàng |
| … … … … …. … … … … … . | □ | □ | … … … … … … … … … … |
| … … … … …. … … … … … . | □ | □ | … … … … … … … … … … |
| … … … … …. … … … … … . | □ | □ | … … … … … … … … … … |
| … … … … …. … … … … … . | □ | □ | … … … … … … … … … … |
| … … … … …. … … … … … . | □ | □ | … … … … … … … … … … |
| Bác sĩ xác nhận chẩn đoán ký : … … … … … … | ĐT … … … … … … … … … … … … … … … | ||
| Họ và tên : … … … … … … … … … … … … … … … | Ngày cấp thẻ … … … … … … … … … … … … … … … | ||
(Mặt sau)
|
Ba điều cần 1) Các dấu hiệu Sau khi tiếp xúc • Miệng, họng : Ngứa, phù môi, lưỡi, khó thở, khàn giọng . 2) Luôn mang 3) Khi có dấu hiệu “ Tiêm bắp adrenalin ngay lập tức ” |
PHỤ
LỤC VIII
HƯỚNG
DẪN CHỈ ĐỊNH LÀM TEST DA
(Gồm
test lẩy da và test
nội bì)
(Ban hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
1. Không thử phản ứng ( test ) cho toàn bộ những loại thuốc trừ những trường hợp có chỉ định theo lao lý tại khoản 2 dưới đây .
2. Phải thực thi test da trước khi sử dụng thuốc hoặc dị nguyên nếu người bệnh có tiền sử dị ứng với thuốc hoặc dị nguyên có tương quan ( thuốc, dị nguyên cùng nhóm hoặc có phản ứng chéo ) và nếu người bệnh có tiền sử phản vệ với nhiều dị nguyên khác nhau .
3. Khi thử test phải có sẵn những phương tiện đi lại cấp cứu phản vệ .
4. Việc làm test da theo pháp luật tại Phụ lục IX phát hành kèm theo Thông tư này .
5. Nếu người bệnh có tiền sử dị ứng với thuốc hoặc dị nguyên và hiệu quả test da ( lẩy da hoặc nội bì ) dương thế thì không được sử dụng thuốc hoặc dị nguyên đó .
6. Nếu người bệnh có tiền sử dị ứng thuốc hoặc dị nguyên và hiệu quả test lẩy da âm tính với dị nguyên đó thì liên tục làm test nội bì .
7. Nếu người bệnh có tiền sử dị ứng thuốc và tác dụng test lẩy da và nội bì âm tính với thuốc hoặc dị nguyên, trong trường hợp cấp cứu phải sử dụng thuốc ( không có thuốc thay thế sửa chữa ) cần xem xét làm test kích thích và / hoặc giải mẫn cảm nhanh với thuốc tại chuyên khoa dị ứng hoặc những bác sĩ đã được tập huấn về dị ứng-miễn dịch lâm sàng tại cơ sở y tế có năng lực cấp cứu phản vệ và phải được sự đồng ý chấp thuận của người bệnh hoặc đại diện thay mặt hợp pháp của người bệnh bằng văn bản .
8. Sau khi thực trạng dị ứng không thay đổi được 4-6 tuần, khám lại chuyên khoa dị ứng-miễn dịch lâm sàng hoặc những chuyên khoa đã được giảng dạy về dị ứng-miễn dịch lâm sàng cơ bản để làm test xác lập nguyên do phản vệ. / .
PHỤ
LỤC IX
QUY
TRÌNH KỸ THUẬT TEST DA
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29 tháng 12 năm 2017 của Bộ trưởng
Bộ Y tế)
1. TEST LẨY DA
a ) Giải thích cho người bệnh hoặc đại diện thay mặt hợp pháp của người bệnh và ký xác nhận vào mẫu phiếu đề xuất thử test .
b ) Chuẩn bị phương tiện đi lại ( kim lẩy da, bơm kim tiêm vô trùng, dung dịch histamin 1 mg / ml, thước đo tác dụng, hộp cấp cứu phản vệ, thuốc hoặc dị nguyên được chuẩn hóa ) .
c ) Sát trùng vị trí thử test ( những vị trí thoáng rộng không có tổn thương da như mặt trước trong cẳng tay, sống lưng ), đợi khô .
d ) Nhỏ những giọt dung dịch cách nhau 3-5 cm, ghi lại tránh nhầm lẫn .
– 1 giọt dung dịch natriclorid 0,9 % ( chứng âm ) .
– 1 giọt dung dịch thuốc hoặc dị nguyên hoài nghi .
– 1 giọt dung dịch histamin 1 mg / ml ( chứng dương ) .
e ) Kim lẩy da cắm vào giữa giọt dung dịch trên mặt da tạo một góc 45 o rồi lẩy nhẹ ( không chảy máu ), nếu là loại kim nhựa 1 đầu có hãm, chỉ cần ấn thẳng kim qua giọt dung dịch vuông góc với mặt da, dùng giấy hoặc bông thấm giọt dung dịch sau khi triển khai kỹ thuật .
f ) Đọc tác dụng sau 20 phút, hiệu quả dương thế khi Open sẩn ở vị trí dị nguyên lớn hơn 3 mm hoặc trên 75 % so với chứng âm .
2. TEST NỘI BÌ
a ) Giải thích cho bệnh nhân hoặc đại diện thay mặt hợp pháp của bệnh nhân và ký xác nhận vào mẫu phiếu ý kiến đề nghị thử test .
b ) Chuẩn bị dụng cụ ( dung dịch natriclorid 0,9 %, bơm kim tiêm vô trùng loại 1 ml, thước đo tác dụng, hộp cấp cứu phản vệ, thuốc hoặc dị nguyên được chuẩn hóa ) .
c ) Sát trùng vị trí thử test ( những vị trí thoáng đãng không có tổn thương da như mặt trước trong cẳng tay, sống lưng, .. ), đợi khô .
d ) Dùng bơm tiêm 1 ml tiêm trong da những điểm cách nhau 3-5 cm, mỗi điểm 0,02 – 0,05 ml tạo một nốt phồng đường kính 3 mm theo thứ tự .
– Điểm 1 : dung dịch natriclorid 0,9 % ( chứng âm ) .
– Điểm 2 : dung dịch thuốc hoặc dị nguyên đã chuẩn hóa .
e ) Đọc tác dụng sau 20 phút, tác dụng dương thế khi Open sẩn ở vị trí dị nguyên ≥ 3 mm hoặc trên 75 % so với chứng âm. / .
PHỤ
LỤC X
SƠ ĐỒ CHẨN ĐOÁN VÀ XỬ TRÍ PHẢN VỆ
(Ban
hành kèm theo Thông tư số 51/2017/TT-BYT ngày 29
tháng 12 năm 2017 của Bộ trưởng Bộ Y tế)
I. Sơ đồ chi tiết về chẩn đoán và xử
trí phản vệ
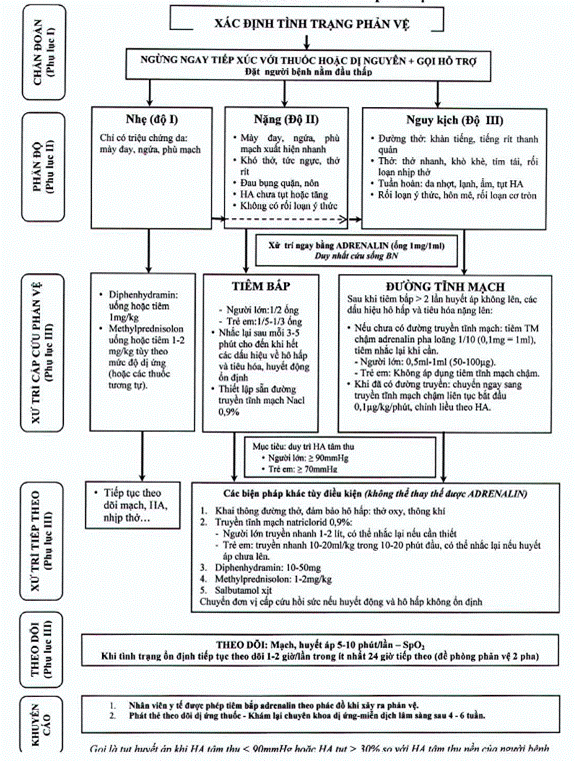
II. Sơ đồ tóm tắt về chẩn đoán và xử
trí phản vệ
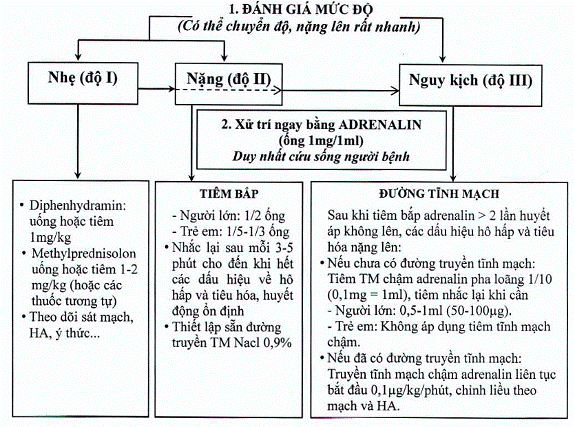
Ghi chú : Sơ đồ chi tiết cụ thể về chẩn đoán và xử trí phản vệ và Sơ đồ xử trí cấp cứu khởi đầu phản vệ đề xuất in trên khổ giấy lớn A1 hoặc A2 và dán hoặc treo tại vị trí thích hợp những nơi sử dụng thuốc của cơ sở khám bệnh, chữa bệnh. / .
Source: https://suachuatulanh.edu.vn
Category : Tư Vấn Hỗ Trợ